腎臓内科
ドクターインタビュー

 地元茨城から北海道、そして医師へ
地元茨城から北海道、そして医師へ
私は茨城県で生まれ育ち、幼少期から高校時代まで地元で過ごしました。高校卒業後は、広大な自然と北海道らしい生活に憧れ、札幌医科大学に進学。しかし、厳しい寒さや雪に驚きながらも、6年間の学生生活を通じて、改めて地元茨城の温暖な気候の良さを実感しました。
医師を志したのは高校生の頃です。幼い頃には「医者になる」と卒業文集に書きながらも、プロ野球選手など様々な夢に心を奪われていましたが、高校2年生から本格的に医師への道を目指すようになりました。
大学では野球部に所属し、キャプテンとして全国大会に出場しました。北海道の厳しい気候の中、円山公園でのマラソンや夜遅くまで続く練習を通じて、忍耐力や責任感を身につけることができました。学業と部活動を両立しながら、医師になる夢を実現させました。
卒業後は筑波大学で研修を受け、当時の「スーパーローテート」制度で複数の診療科を経験しました。その後、茨城県や千葉県、栃木県の病院で経験を積み、2000年より当院で勤務をしています。

 腎臓内科との出会いとその魅力
腎臓内科との出会いとその魅力
医師になった当初は小児科に進もうと考えていましたが、実習中の悲しい現場に耐えられず、「小児科は無理だ」と諭されました。その後、消化器内科に興味を持ちましたが、筑波大学のローテーションで最初に回った腎臓内科で出会った先生の優しさや患者さんへの丁寧な対応に感銘を受け、この診療科であれば、自分の力を十分に発揮しながら長く続けていけるのではないかと考えました。
学生時代には腎臓内科を難解で敬遠しがちな分野と感じていましたが、実際に携わる先生方が楽しそうに取り組んでいる姿を目にし、その魅力に惹かれるようになりました。分からないことが多い分野だからこそ奥深く、変化や新発見が絶えない点が魅力です。見えないことを考えたり、常識が覆る経験が面白く、大きなやりがいを感じています。
近年では、ガイドラインが改訂されるたびに推奨される基準が変化するなど、透析を含む腎臓内科は日々進化を続けています。このような変化もこの分野ならではの魅力です。
 体のバランスを支える重要な診療科
体のバランスを支える重要な診療科
腎臓内科は私たちの体にある「ろ過装置」、つまり腎臓の健康を守る診療科です。腎臓は、血液をろ過して老廃物や余分な水分を尿として排出し、体内のバランスを保つ重要な役割を果たしています。腎臓が正常に機能しないと、体に老廃物が溜まったり、むくみや高血圧といった問題が現れます。
当院では、ゆっくり腎機能が低下する慢性腎臓病(CKD)や急性腎障害、血尿や蛋白尿の原因となる疾患、さらには全身性疾患による腎障害など、幅広い腎疾患を診療しています。特に、腎臓病の進行を遅らせるための早期介入に力を入れており、高血圧や糖尿病などの生活習慣病が原因となる場合には、その管理も徹底して行います。

 「伴走する医療」で患者さんを支える
「伴走する医療」で患者さんを支える
私たちの役割は大きく分けて二つあります。一つは、腎機能が低下している患者さんに対して、透析を必要としない状態を維持するための治療です。もう一つは、透析を含む血液浄化療法を行い、透析合併症の管理や血液を浄化する治療です。腎臓内科の特徴として、初期段階から治療を開始し、透析が必要になってもその後も患者さんと長く関わり続ける点があります。病気を「助ける」「治す」というより、「伴走する」感覚で患者さんと接し、生活や食事、家族構成なども含めて総合的にサポートしていく分野です。
腎臓の病気は長期的な治療が必要なことが多いですが、早期発見と早期介入が重要です。特に、早期に診断され治療を受けた場合、透析を回避できる可能性が大きく高まります。実際、腎臓病が完治し通院が不要になる患者さんは全体の1割ほどですが、早期発見がその1割を可能にしていると言えます。そのため、腎臓病に対する早期発見・早期治療の重要性を患者さんやご家族に伝えることも私たちの大切な役割の一つです。

 健診での早期発見が鍵
健診での早期発見が鍵
腎臓病の早期発見に最も重要なのは、定期的な健康診断を受けることです。腎臓病は進行が緩やかなことが多く、「沈黙の臓器」の病気と呼ばれます。だからこそ、定期的な健康診断や検査を通じた早期発見が重要です。市町村で行われる一般的な健診で十分ですので、ぜひ積極的に受診してください。
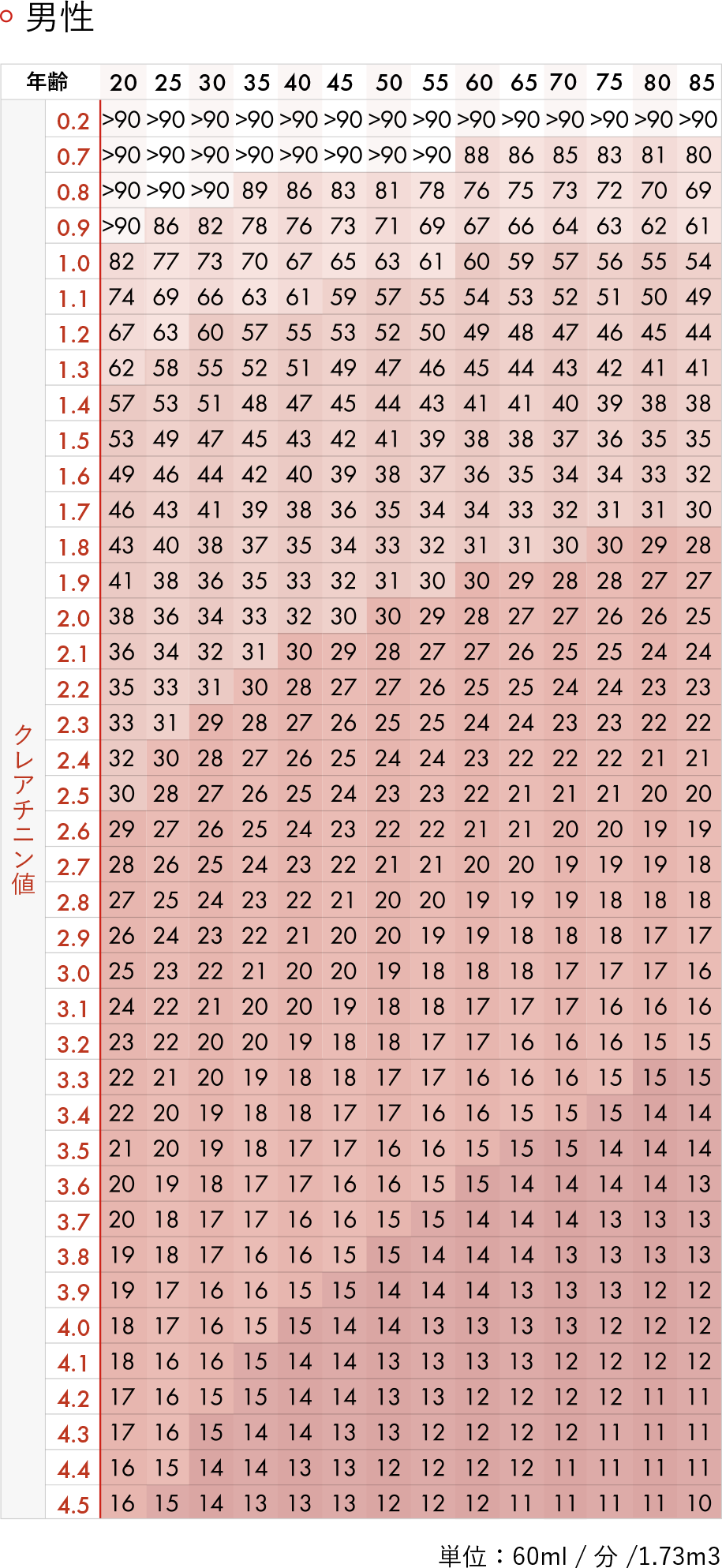
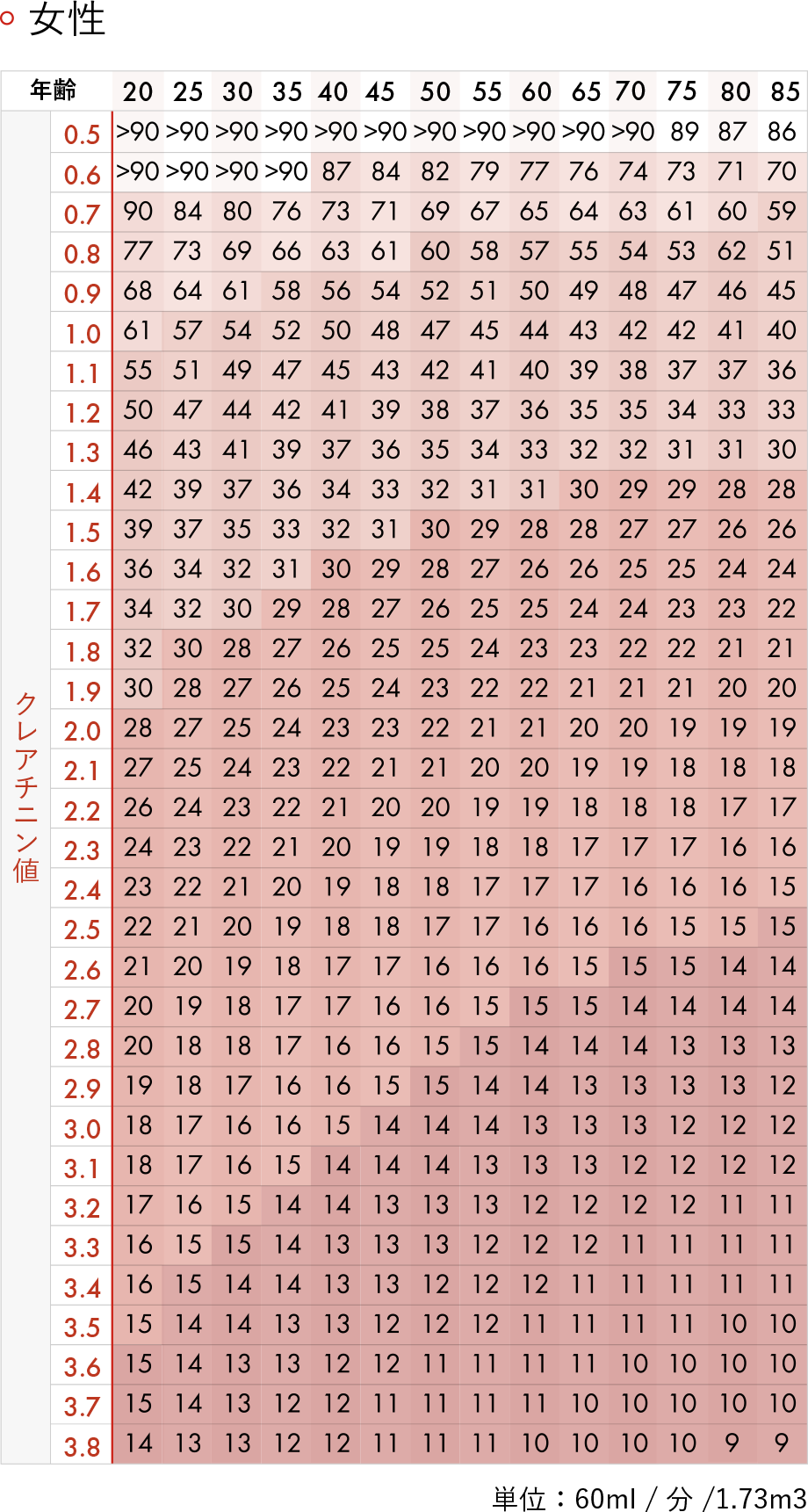
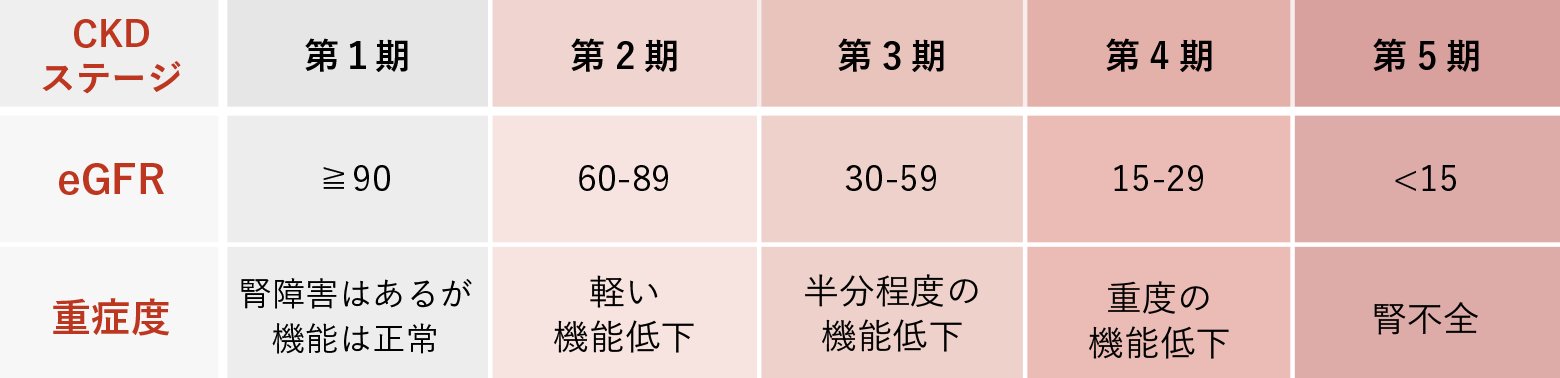
健診では、特に「尿蛋白」と「血清クレアチニン」の数値がポイントです。これらのデータをもとに計算される「eGFR(推定糸球体濾過量)」の値を確認することで、腎臓の機能がどの程度保たれているかを把握できます。
eGFRが60未満であれば腎臓病の可能性があります。若い方であれば60未満は明らかに異常ですし、70歳以上でも40未満であれば特に注意が必要です。また、腎臓の異常は尿に所見が出ることが多いです。例えば尿にタンパクや赤血球が含まれている場合ですが、これは自覚症状がないため見逃されがちです。尿の色や匂い、泡立ちなどでは判断できませんので、必ず尿検査の数値を基準に判断してください。
eGFR(推算⽷球体ろ過量)早⾒表
参考:日本腎臓学会「eGFR男女・年齢早見表」
注)eGFR値は、小数点第1位を四捨五入しているため、同じ数値でもステージが異なる場合があります。
 健診受診率が今後の課題
健診受診率が今後の課題
腎臓は非常に複雑な臓器で、学問的にも難解な部分がありますが、診断や治療のための指標は比較的シンプルです。その代表が「eGFR」という数値で、2000年以降に海外で導入され、日本でも活用されるようになりました。この指標により、腎臓の機能を標準化して評価できるようになり、慢性腎臓病(CKD)という概念が確立されました。その結果、腎臓病の進行を防ぐための専門医紹介のシステムが整い、患者さんが受診しやすい環境が整備されました。
以前は、尿に蛋白が出ても重要視されず、透析が必要になる段階で初めて受診するケースが多く見られました。しかし現在では、健診や医療機関との連携が進み、当院初診で「今日から透析」となるケースはほぼ見られなくなりました。当院で初診時に透析が必要になる割合は、25年前の20%から現在は5~10%に大幅に減少しています。
一方で、水戸市の健診受診率は約30%と低い状況にあります。この受診率を向上させることが、腎臓病の早期発見と予防において非常に重要な鍵となります。特に、若い世代の方々に積極的に健診を受けていただくことが必要です。
水戸市の慢性腎臓病対策をさらに周辺地域に広げるには、健診受診率を上げるための啓発活動が不可欠です。行政、医療機関、市民が一体となり、腎臓病予防に向けた取り組みを強化していくことが求められます。
 患者さんと共に歩む腎臓内科の使命
患者さんと共に歩む腎臓内科の使命
私たち腎臓内科医にとって最も大切な使命は、患者さんの腎臓を悪化させず、透析を必要としない状態を保つことです。しかし、初めて来院された患者さんに「今日から透析です」と伝えざるを得ない場面では、無力感に苛まれることがあります。その後、患者さんが「ここに来たら透析にさせられた」と感じてしまう矛盾も、私たちにとって非常に心苦しいものです。理想は、早期に治療を始めることで透析を回避し、完全に治癒して通院が不要になることです。その結果、患者さんが健康を取り戻すことが、何よりの幸せだと思っています。

 通院の継続が透析を防ぐ
通院の継続が透析を防ぐ
腎臓病に関するメッセージとして、健康な方には「定期的に健診を受けること」を強くお伝えしたいです。もし残念ながら腎臓病と診断された場合には、ぜひ通院を欠かさないでください。透析に至る方の原因を分析した研究では、診療を途中で中断することが透析につながる大きな要因であるとされています。一生懸命通院を続けることで、透析のリスクを大幅に下げることができます。
さらに、腎臓内科の分野は日々進化しています。新しい薬や治療法が次々に登場し、それらが腎臓病の進行を抑えるために活用されています。その時代ごとに最も効果的な治療を受けるためにも、定期的な通院が大切です。
患者さんと医師が一緒に取り組むことで、透析を回避し、健康的な生活を送れる可能性を広げることができます。どうか、ご自身の健康を守るため、健診や通院を大切にしてください。私たちも全力でサポートさせていただきます。


| 職名 | 副院長/血液浄化センター長/医療技術部長/主任部長 |
|---|---|
| 出身大学(卒業年) | 北海道立札幌医科大学 (平成6年) |
日本内科学会 総合内科専門医・認定医・指導医
日本腎臓学会 腎臓専門医・指導医
日本透析学会 透析専門医・指導医
日本アフェレシス学会 専門医
医学博士