For your better life,
for your better heart

救急科やRSTと密接な連携を⾏い、ECMOが必要となる重症患者さんの集中治療管理を⾏う

新型コロナウイルスの問題によりECMOという⾔葉がメディアで使われる場合も多くなりましたが、ECMOとは⼈⼯肺とポンプを⽤いた体外循環回路による治療の総称です。⼈⼯呼吸器や昇圧薬など、通常の治療では救命困難な重症呼吸不全や重症⼼不全に適応されます。ECMOは呼吸と循環に対する究極の対症療法であり、臓器が回復不能な障害を残すような超重症呼吸・循環不全患者に対し、⾃⼰の肺や⼼臓が治癒・回復するまでの間、呼吸と循環の機能を代替する治療法です。
ECMOには主に回路の種類によりVV-ECMO、VA-ECMO、VAV-ECMOなどに分かれます。新型コロナウイルス感染症など重症な肺疾患により⾃⼰の肺が機能しなくなり、⾎液の酸素化の機能が著しく低下した場合には、VV-ECMOが選択されます。また重症⼼不全や致死的不整脈などにより⼼臓が全⾝に⼗分な⾎液を送れなくなった場合にはVA-ECMO、⼼臓と肺の両者に問題が⽣じ、両者の機能を補う必要が⽣じた場合にはVA-ECMOないしVAV-ECMOが施⾏されます。患者さんの状態に合わせて適切なECMOを選択する必要があります。
当院では、重症な病態により集中治療が必要な⼼疾患に関しては、24時間いつでも対応が可能な救急科との強い連携のもと、⼈⼯呼吸器、⼈⼯⼼肺装置などによる集中治療管理を⾏い、患者さんの救命や病状の改善にベストな体制を整え治療を⾏っています。
またRST(Respiratory Support Team)という呼吸サポートチームを組織することにより、⼈⼯呼吸器の調整、早期リハビリテーションの導⼊など、状態安定後に機械の補助がなく⾃分で呼吸できるようにするための様々なケアを⾏っています。
-
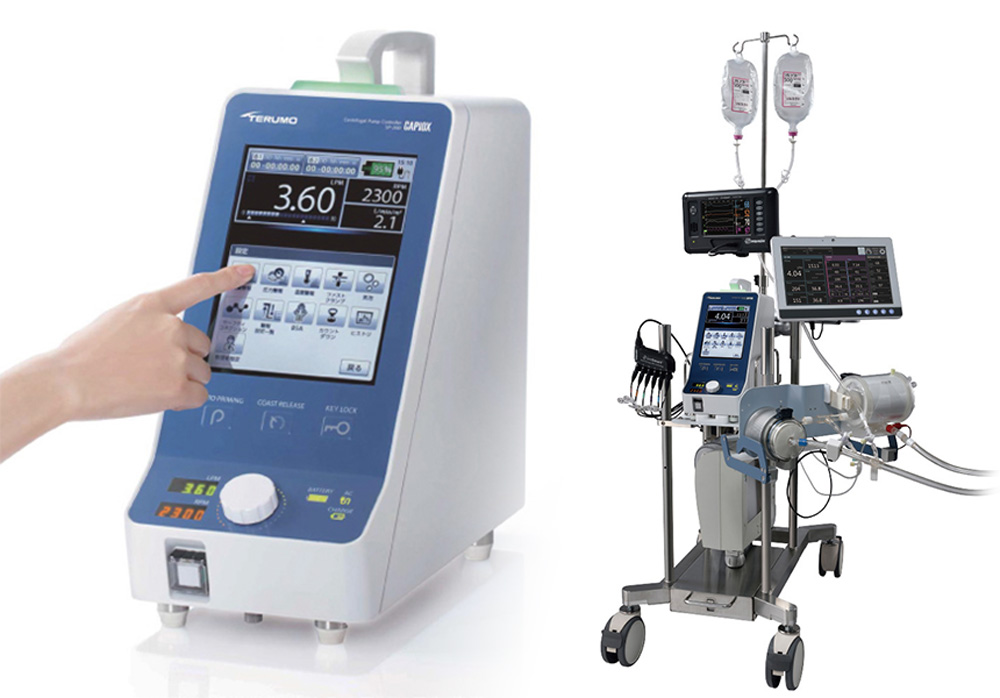 VA-ECMO(PCPS)
VA-ECMO(PCPS)
-
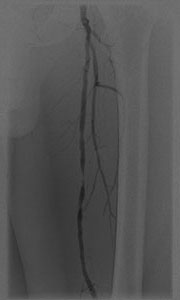
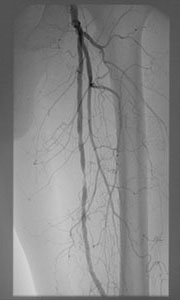
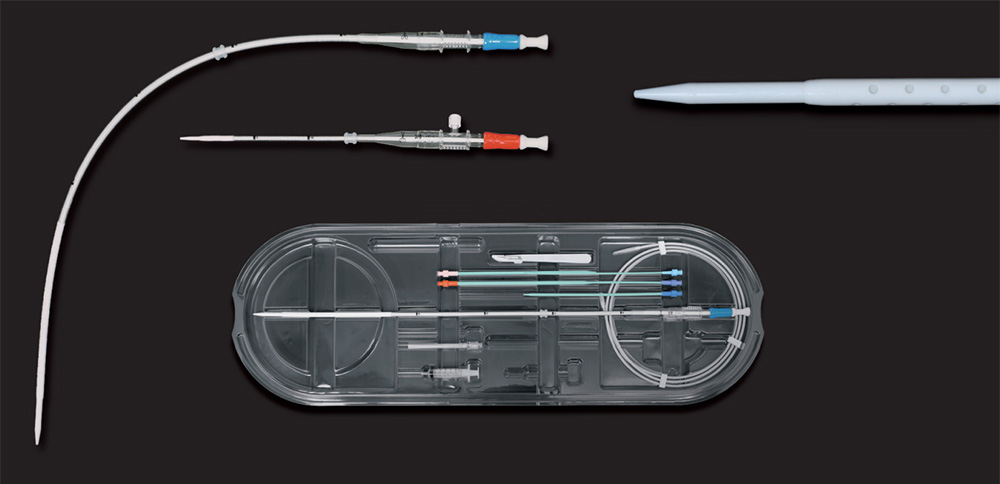 ECMO施行時に血管に挿入されるカニューレ
ECMO施行時に血管に挿入されるカニューレ
-
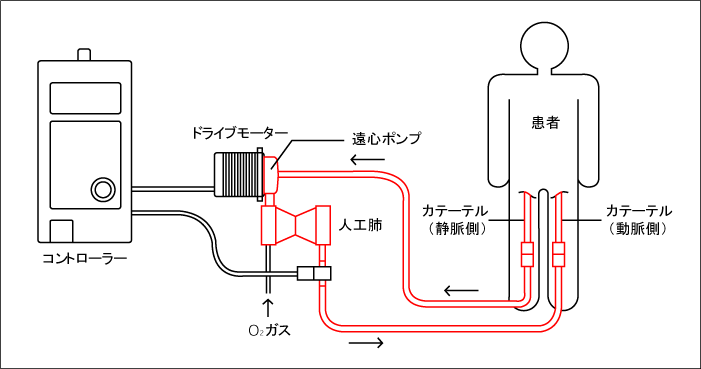 VA-ECMO(PCPS)の模式図
VA-ECMO(PCPS)の模式図
ECMOとIMPELLAの融合「ECPELLA」
お互いの弱点を補い合う新しい低侵襲な⼼肺補助法
重症の⼼不全による⼼原性ショック状態になった場合は、VA-ECMO(PCPSとも⾔います)を装着する場合がありますが、これは外科的切開を施⾏せず、即座に経⽪アプローチで⾏える⼈⼯⼼肺装置で、従来から⾏われてきた⽣命を維持できる救命治療です。ほぼ⼼停⽌ないし⼼停⽌に近い状態になった重症⼼不全の場合でも、⼼臓や肺の機能を代替することにより⽣命を維持することができます。しかしECMOは良いことばかりかといえばそうではありません。この⽅法は全⾝臓器への⾎液の灌流が良くなる⼀⽅で、機械からの⾎流が⾃⼰の⼼臓には強い負荷になり、⼼臓がその負担に耐えられず、機械のサポート量を増やせば増やすほど、⾃⼰の⼼臓が更に動かくなってくるというジレンマを抱えた治療でした。
また機械から押し込まれてくる⾎流に⼼臓が負けてしまい、⼼臓の出⼝にある⼤動脈弁が閉鎖され、⼼臓(左室)の中の⾎流が停滞することにより⼼臓内に⾎栓ができしてまったり、肺に⾎流が停滞し著明な肺⽔腫を来したりして、現在の病態をより複雑にすることも多々ありました。
そのため今までは⼤動脈内バルーンパンピング(IABP)という⼼臓の負担を軽減させる⼼臓補助装置を併⽤したり、それでも肺うっ⾎の改善が乏しければ持続⾎液透析濾過法(CHDF)という機械的な治療を併⽤してきましたが、IABPは補助流量が0.3〜0.5L/minと少なく、またCHDFは⼼臓を直接サポートをする治療ではないため、やはり⼼臓は負担に耐えられず最終的に救命できないという場合が少なくありませんでした。
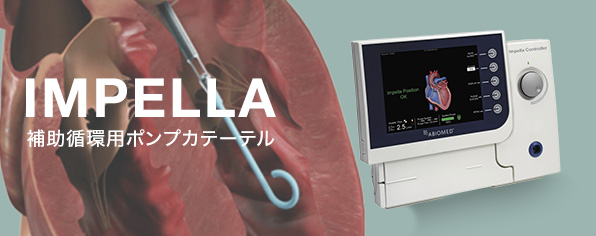
当院で新たに使⽤可能となったIMPELLAという補助循環ポンプカテーテルは、VA-ECMOと併⽤すること(「ECPELLA」と呼ばれます)により、従来のVA-ECMOの短所を補うことができる最良のパートナーデバイスです。⼼臓に代わって⼼臓内の⾎液を本来の⾎流と同じ⽅向に汲み出すことによりVA-ECMOの駆動による⼼臓の負担を軽減し、そして⼼臓内の⾎液の停滞をなくし⼼臓内に⽣じてくる⾎栓の出現を抑制し、また肺⽔腫を改善させることができます。
この「ECPELLA」と呼ばれる全く新しい治療法により、今まではVA-ECMOのみで救命不可能であった重症⼼不全患者さんを救命できる可能性が改善しました。
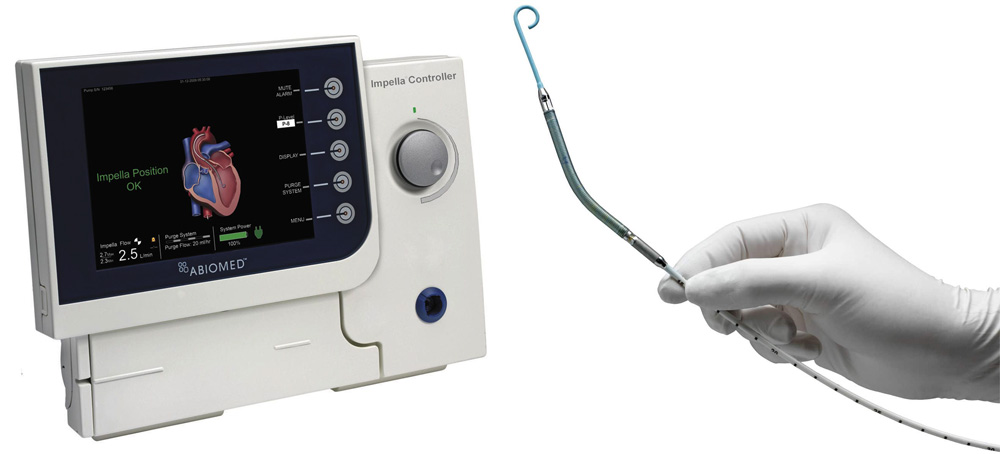 当院で新規に導入した補助循環ポンプカテーテル「IMPELLA」(インペラ)
当院で新規に導入した補助循環ポンプカテーテル「IMPELLA」(インペラ)
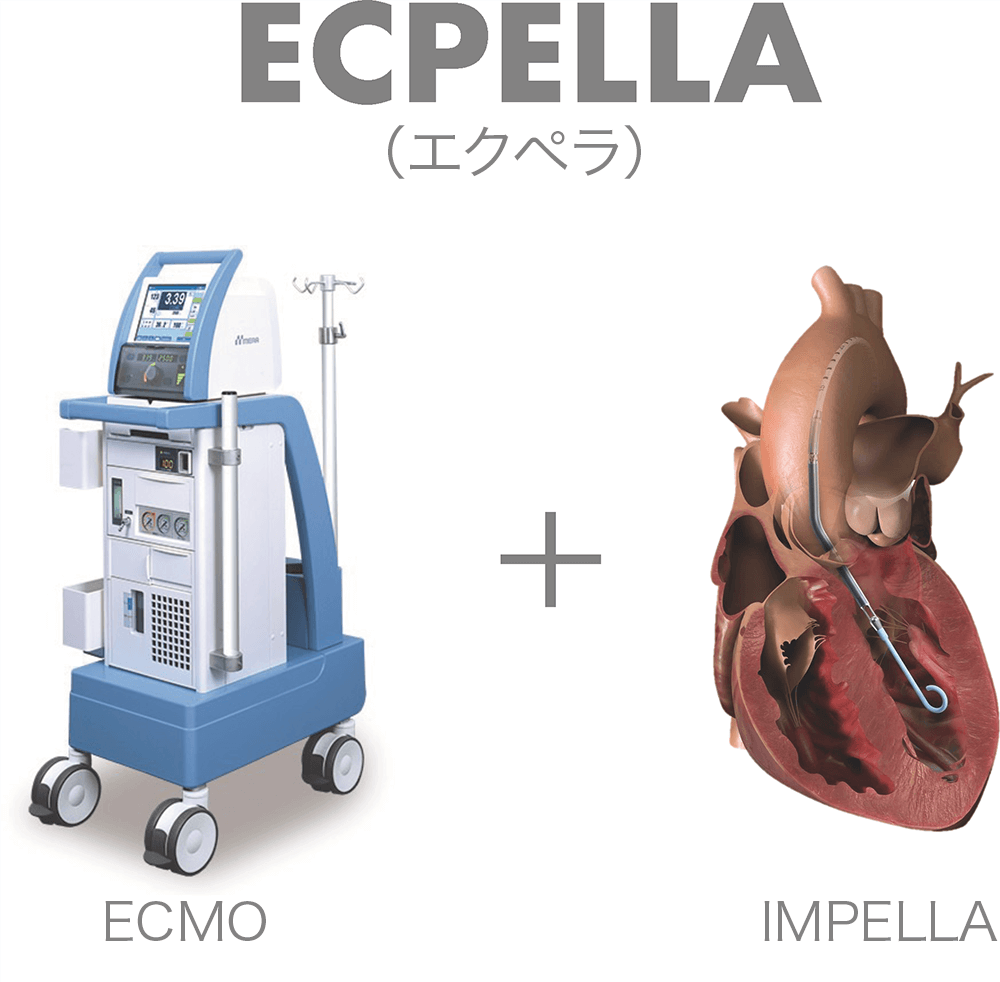 ECMO(エクモ)とIMPELLA(インペラ)の融合「ECPELLA」は、お互いの短所を補うことができる相補的な⼼肺補助法です
ECMO(エクモ)とIMPELLA(インペラ)の融合「ECPELLA」は、お互いの短所を補うことができる相補的な⼼肺補助法です
当院でS-ICD(皮下植え込み型除細動器)による治療を受けることができます

ICD(植え込み型除細動器)とは、心室細動や心室頻拍など突然死のリスクがある不整脈の治療に用いられます。ICDを植え込むことで、致死的な不整脈が起きた場合でも自動的に電気ショック治療を行い突然死を防ぐことが可能です。通常の経静脈的ICDは、本体を鎖骨の下に、リードを鎖骨下静脈経由で心臓内に留置しますが、S-ICDは本体を脇の下に、リードを胸骨近くの皮膚の下に留置します。このため、S-ICDでは機器が血管内や心臓に触れることがなく、通常のICDの植え込み時に認められることがある血気胸、心穿孔、心タンポナーデ等などの留置時の合併症や、また治療後慢性期に起きうるデバイス感染症や、リード癒着による抜去困難などの問題を大幅に軽減できます。またリード断線のリスクが低いため、ICDでは避けられていた運動に対する制限も少ないと言われています。既にペースメーカーが植え込まれていて新たなリード挿入が困難な場合や、静脈閉塞や先天性心奇形(術後を含む)など従来の経静脈的ICDの適応が難しい方も良い適応となります。適応としては経静脈的ICDが適応となる多くの場合を網羅していますが、単形性心室頻拍が発作の主体で抗頻拍ペーシングがその停止に有効な場合や、徐脈に対するペーシングが必要な方には適応が限定的になります。また経静脈的ICDで備わっている機能すべてを持ち合わせておらず、心不全のモニタリングができない点なども課題点の一つとして挙げられます。通常の経静脈ICDかS-ICDのどちらが患者さんにとって適しているかは、不整脈の性質や、その他の条件によって当院の循環器科カンファレンスにて決定されます。
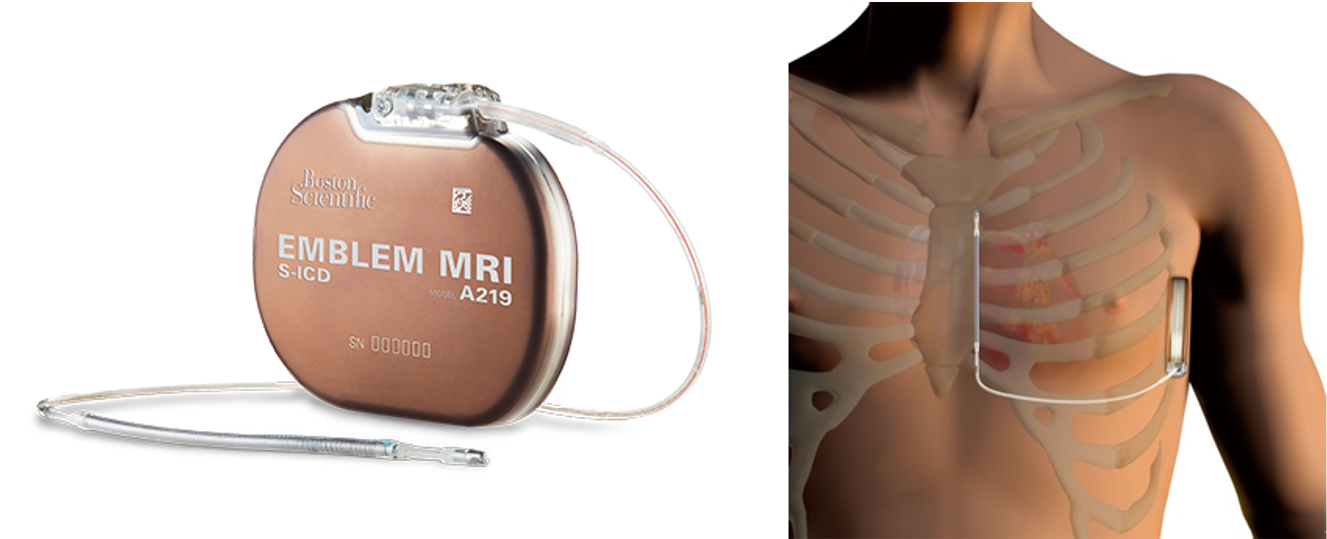
皮下植え込み型除細動器 S-ICD(画像提供:Boston Scientific Japan)
高度石灰化病変に対する冠動脈治療

透析をされている方、御高齢の方、糖尿病の方においては、動脈硬化が進行し冠動脈にカルシウム沈着による強い石灰化が起こすことあります。通常のバルーンやステント治療では十分拡張できず、またバルーンを通過させることすら困難な場合もあります。また一時的には治療が行えたとしても、その後また狭窄が進み、治療後の長期成績も悪いと言われています。当院は石灰を削り取ることができるロータブレーターという医療機器の認定施設です。ロータブレーターとは先端にダイヤモンドチップがついたカテーテルを毎分14-20万回転という高速で回転させて血管内の石灰化プラークを削る方法です。削ったものは非常に小さくなり持続的に末梢に詰まることは稀です。ロータブレーターは施設基準が必要で一部の施設のみでしか認可されていない高度な治療です。また高度石灰化病変に対する新たな治療法として、ダイアモンドバックという新しい治療が当院にて受けることができるようになりました。ダイアモンドバックは先端から6.5mmのところにクラウンと呼ばれるダイヤモンドで構成された部分があり、この部分が1分間に8万回または12万回回転し、石灰化病変を削り取ることができます。ロータブレーターとの違いとしては、ロータブレーターは血管径に応じて1.25~2.25mmまでのburrサイズを選択し、これに合わせて6~8Frのカテーテルを使用する必要がありましたが、ダイアモンドバックは1サイズのみの使用で、6Frの小径カテーテルで全ての治療が可能です。回転速度を調整することにより回転の軌道径を変え、大きな内腔を獲得できる特徴があります。またロータブレーターは前方方向に進むときのみに切削効果が得られるのに対し、ダイアモンドバックは後退するときにも石灰化を切削することができます。患者さんの病変に応じてロータブレーターとダイアモンドバックの使い分けを行い、患者さんそれぞれの石灰化病変に対し、より適した治療を選択可能になりました。
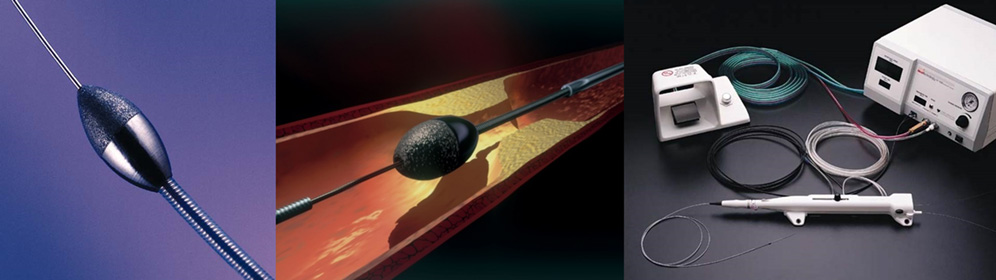 図 血管内の石灰化を削り取るロータブレーターシステム
図 血管内の石灰化を削り取るロータブレーターシステム
(画像提供:ボストンサイエンティフィックジャパン社)
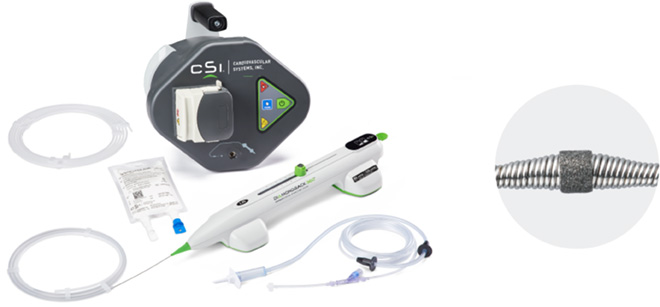 図 Diamondback 360 Coronary Orbital Atherectomy システム
図 Diamondback 360 Coronary Orbital Atherectomy システム
(画像提供:メディキット社)
Diamondback360のアニメーション動画
レーザーによる冠動脈治療(ELCA)
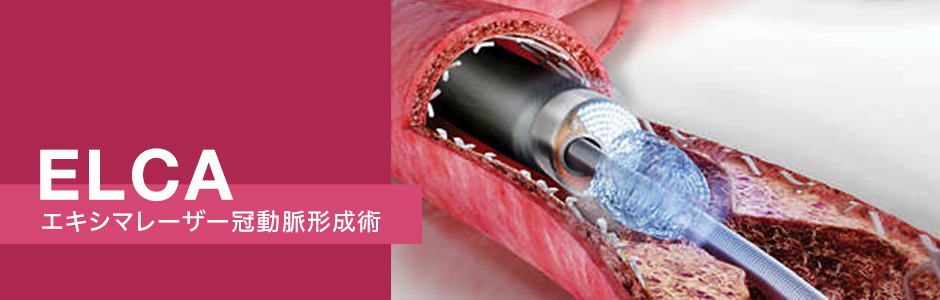
エキシマレーザー冠動脈形成術(ELCA:Excimer Laser Coronary Angioplasty)とは、冠動脈に挿入したカテーテルの先端からエキシマレーザーを照射し、狭窄ないし閉塞した血管を再開通させるという治療方法です。エキシマレーザー冠動脈形成術は、日本では2001年に高度先進医療として認可され、2012年からようやく保険償還されることになり、現在当院でもこの治療を受けるこができます。
308nmのエキシマレーザー光をカテーテル先端から照射することで、血管内にできてしまった血栓やプラークを蒸散し、ガス、水分子などに分解することができると言われています。適応となる治療病変は幅広く、通常の新規病変、ステント内再狭窄病変、急性心筋梗塞における血栓性病変、石灰化病変、完全閉塞病変など多岐に渡る効果が報告されています。従来石灰化の強い病変にはロータブレーター(血管内高速回転アテレクトミー)という医療機器が有効とされていますが、このエキシマレーザーもバルーンによる拡張術など通常の治療方法では治療困難な硬い石灰化病変にも有効性が期待できます。また急性心筋梗塞などの血栓性病変、あるいはステント再閉塞といった比較的やわらかい病変に対しても、組織を蒸散させることができるエキシマレーザーは大きな効果を発揮します。
このエキシマレーザー治療により、従来よりも治療の選択肢がより拡がり、患者さんの血管病変に対しより適したベストな治療方法を選択でき、有効性と安全性の高い医療を提供できると考えています。
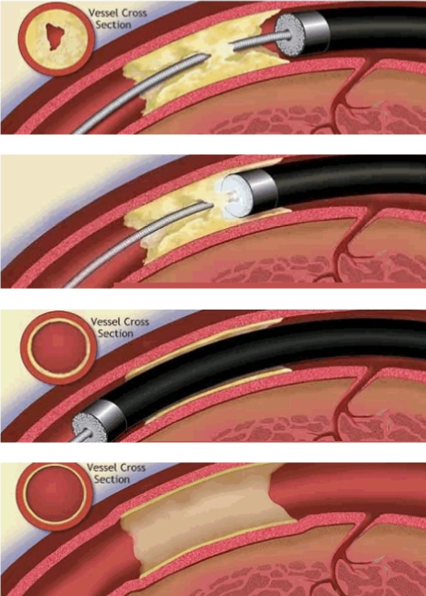 エキシマレーザーによる冠動脈治療(画像提供:フィリップス社)
エキシマレーザーによる冠動脈治療(画像提供:フィリップス社)
 エキシマレーザーカテーテル(画像提供:フィリップス社)
エキシマレーザーカテーテル(画像提供:フィリップス社)
 CVX300P エキシマレーザーシステム(画像提供:フィリップス社)
CVX300P エキシマレーザーシステム(画像提供:フィリップス社)
エキシマレーザー冠動脈形成術のアニメーション動画
エキシマーレーザーを使用した心臓植込み装置(デバイス)のリード抜去

徐脈性不整脈に対するペースメーカー、心室細動・心室頻拍などの致死的不整脈に対する植込み型除細動器(ICD)、重症心不全に対する心臓再同期療法(CRT)などの心臓植込み装置による治療は、安全かつ確実な治療として患者さんの予後を改善する一方で、植え込み後のデバイス感染症が問題になる場合があります。
デバイス感染症が発生した場合には、デバイスの本体のみならず、心臓の中に植込んだリードも抜去する必要があります。しかし、長期間心臓や血管内に留置されたリードは癒着のため単純に引っ張るだけでは抜去できず、また無理な牽引により血管損傷を来し致命的となるリスクもあります。そのため今まではリード抜去が困難な場合には、人工心肺の補助下に外科的な開心術により抜去しなければならず、患者さんに大きな負担がかかることが問題でした。
そんな状況の中、新しい技術として、レーザーを用いたリード抜去術が2010年に保険診療として認められました。エキシマレーザーの作用により、非熱的に組織を直接切断し、周辺組織に熱損傷を加えることなく病変部を蒸散させることにより、開心術をせずに、身体に負担の軽い形でリードを抜去することが可能です。当院でもこのレーザーシステムを導入し、リード抜去術の治療を行っています。
デバイス植え込み後の感染症によりリード抜去治療を必要としている患者さんがいらっしゃいましたら、一度ご相談ください。
 エキシマレーザーリード抜去術
エキシマレーザーリード抜去術
(画像提供:フィリップス社)
 Evolution RL RotationダイレータシースとByrd Dilator sheath
Evolution RL RotationダイレータシースとByrd Dilator sheath
(画像提供:COOK社)
レーザーリード抜去のアニメーション動画
Impella(インペラ)の治療開始
茨城県2番目の施設として当院でインぺラによる治療が可能となりました。2019年にインペラの施設認定を受け、2020年より実際の治療が可能となっています。
インペラとは、2017年9月から本邦に導入された新しい治療で、左心室負荷を直接軽減する補助人工心臓の一つです。先端に軸流ポンプを装着したカテーテルを経皮的に大腿動脈もしくは鎖骨下動脈から左室内に挿入し、その軸流ポンプを用いて左心室内から大動脈に血液をくみ出すことで、低下した自身の心臓ポンプ機能を補助する装置です。急性心筋梗塞や劇症型心筋炎など、急激な心機能の低下に伴う心原性ショック状態に対し、救命のために緊急時に使用します。インペラを使用することで、これまでの治療では改善が困難であった心原性ショックの状態に陥った患者さんにおいても救命率の向上が期待できます。
Impellaの治療・管理は心不全を専門とした循環器内科医、心臓血管外科医、カテーテル治療医、麻酔科医、臨床工学技士、循環器病棟看護師、ICU看護師、放射線技師など、心不全や心原性ショックに関する高度な知識と技術そして経験を持った心不全治療の専門チームにより行われます。
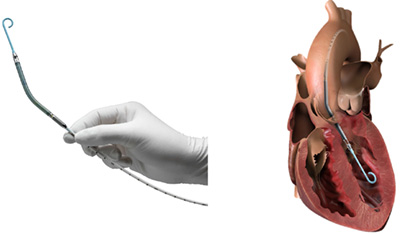
Impellaカテーテル(画像提供:アビオメッド社)
WATCHMANの導入

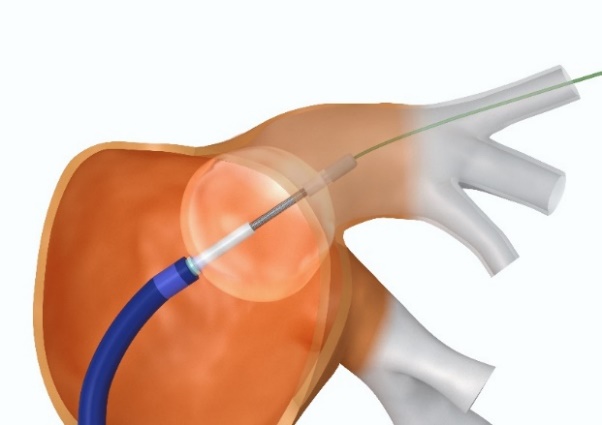
2020年より当院でWATCHMAN(ウォッチマン)による左心耳閉鎖治療が可能となりました。
心房が細かく震えてしまう心房細動(不整脈の一つ)という病気があり、この病気の方は、心臓の中で血液がよどむことにより血栓(血の塊)ができ、その血栓が心臓から脳へ飛んで行き脳の血管を閉塞させ脳梗塞を来すことがあります。このため脳梗塞の予防として血液サラサラの薬(抗凝固薬)を生涯服用することが薦められてれていますが、脳出血や消化管出血など様々な副作用のために抗凝固薬の内服が困難なとなる場合もあります。WATCHMANという新しい医療機器を使用した経カテーテル左心耳閉鎖治療は、胸を開くことなく、鼠径部から管(カテーテル)を心臓まで進め、血栓が作られる「左心耳」という心臓内の場所を閉ざしてしまう治療です。この新しい治療により心房細動をお持ちの方の脳梗塞のリスクを抗凝固療法と同等に低減させ、抗凝固薬の内服を中止することができるようになります。
 WATCHMAN
WATCHMAN
(画像提供:ボストンサイエンティフィックジャパン)
WATCHMANのアニメーション動画
(画像提供:ボストンサイエンティフィックジャパン)
頻脈性不整脈に対するカテーテルアブレーション数の増加
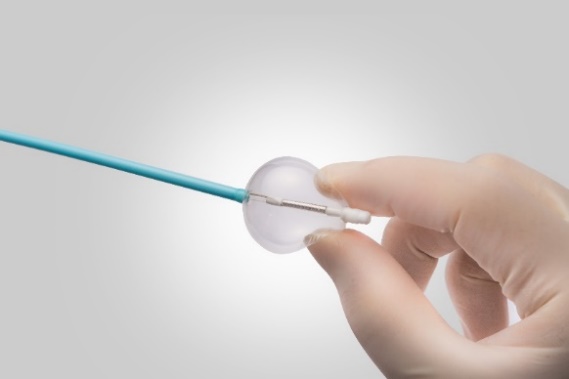
2019年度より長年筑波大学循環器科の主任教授として日本の不整脈学会、カテーテルアブレーション治療を牽引してきた青沼和隆医師が、当院不整脈治療部の最高技術顧問に常勤医として赴任しました。当院では今までもカテーテルアブレーションを施行しておりましたが、青沼医師の参加により更に治療数が増加し、また治療が困難とされている心室頻拍など様々な難治性不整脈に対しても高い成功率で治療を行えるようになりました。またホットバルーンという熱により不整脈を焼灼する新しい機器を導入し、今までより短時間で心房細動のアブレーション治療が可能となりました。
 青沼和隆最高技術顧問(2019年当院赴任)
青沼和隆最高技術顧問(2019年当院赴任)
 ホットバルーンカテーテル
ホットバルーンカテーテル
(画像提供:TORAY社)
 心房細動に対するカテーテル
心房細動に対するカテーテル
アブレーションの様子
大動脈弁狭窄症に対するカテーテル治療「TAVI」の導入
以前は大動脈弁狭窄症の弁置換術といえば外科的弁置換術しかありませんでしたが、昨今本邦でもカテーテルによる弁置換術「TAVI」が行われるようになりました。TAVIは胸を開かず、心臓が動いている状態で、足の付け根などに開けた小さな穴からカテーテルという管(くだ)を使って人工弁を心臓まで運び、留置する新たな治療法で、体に対する負担がとても小さいことが特徴です。TAVIを施行するには厳格な施設基準(1年間の心臓外科手術やカテーテル治療数、専門医数、手術室の設備、治療チームの協力体制など)があり、当院はこれらの基準を全て満たし施設認定を受けています。TAVIにより今まで年齢や持病などを理由に外科手術のリスクが高いと判断され治療が受けれなかった患者さんにも、より体への負担が小さい形で弁置換術が可能となりました。

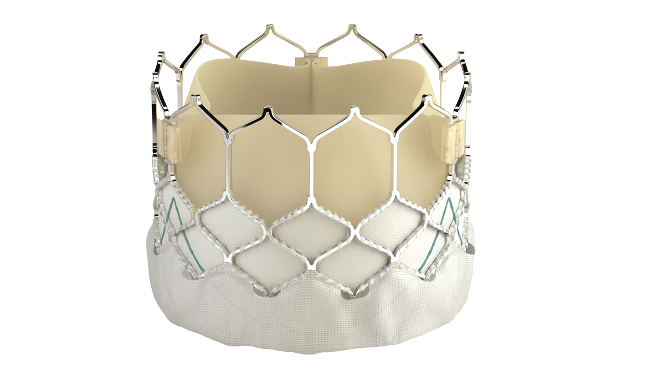
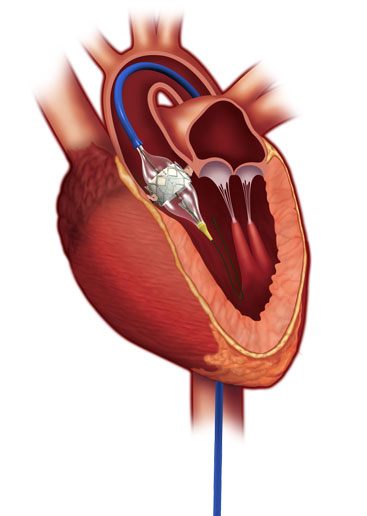 カテーテル治療用の人工弁(画像提供:エドワーズ社)
カテーテル治療用の人工弁(画像提供:エドワーズ社)
カテーテル医、心臓外科医による合同ハートチームカンファレンス
週1回、循環器科医、心臓血管外科医が一堂に会し、直近1週間の心臓血管手術、心臓血管カテーテル治療を全症例見直し、今後の治療が少しでも患者さんにとって良い治療となるよう毎週検討会を開いています。また今後心臓血管の治療が必要となる患者さんの最適な治療法について、カテーテル治療医、心臓血管外科医が肩を並べて話し合い、患者さんにとって偏りのないベストな治療を提供できるようハートチームとして検討しています。
 毎週行われている心臓外科、循環器内科合同ハートチームカンファレンス
毎週行われている心臓外科、循環器内科合同ハートチームカンファレンス
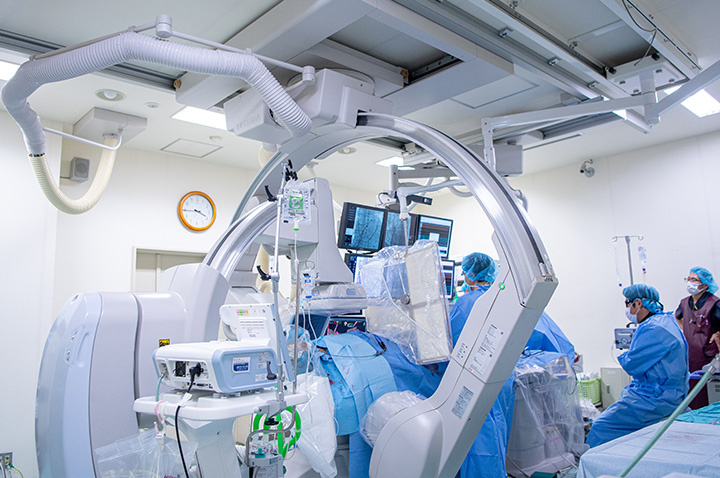
ハイブリッドカテーテル室の完備
当院では2016年よりカテーテル治療と心臓血管外科手術を同時に施行できるハイブリッドカテーテル室を稼働させています。ハイブリッドカテーテル室で行う治療は以下の通りで、主にカテーテル治療と外科手術が同時に必要な症例ないし同時に行う可能性のある症例を治療しています。
- 大動脈ステントグラフト内挿術(EVAR・TEVAR)
- 下肢動脈バイパス手術
- 経カテーテル大動脈弁置換術(TAVR)
- 左心耳閉鎖治療(WATCHMAN)
- カテーテル僧帽弁接合不全修復術 (マイトラクリップ治療)
多くの場合、心臓外科医と循環器科医(カテーテル治療医)が同時に術者となり、互いに協力し、その長所を生かし合いながら治療を行っています。また当院ではその他、心臓・血管カテーテル室を2室完備し、緊急治療を含めて数多くのカテーテル治療を行っております。
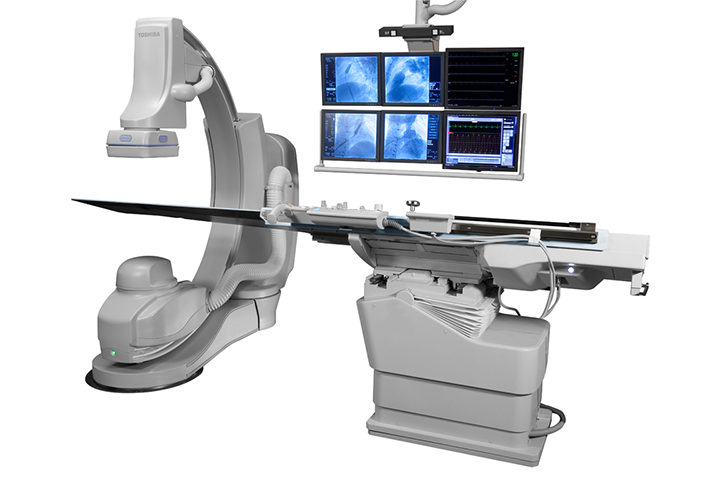 ハイブリッドカテーテル室の血管造影装置
ハイブリッドカテーテル室の血管造影装置
リードレスペースメーカの導入
ペースメーカといえば通常、鎖骨の下の皮膚を切開し、そこに本体を植え込み、そこからリードを2本心臓に挿入するタイプのものでしたが、現在はリードレス(電線なし)ペースメーカと呼ばれる新しいペースメーカが使用可能です。これは切開をほぼ必要とせず、足の付け根から従来のものよりはるかに小型のペースメーカを心臓の中に置いてくるというものです。リードが必要ありませんので、リード断線などの心配もなく、また従来のペースメーカでは時折見られたペースメーカ感染症という難治性の合併症がほぼ起きません。また治療時間も1時間程度と従来のものよりも短く、より患者さんの負担が小さい治療法です。当院は県内でもこのリードレスペースメーカ治療を数多く行なっており、リードレスペースメーカー実施医が5名在籍しております。もちろん全ての方がこのペースメーカの適応という訳ではなく、適応については十分に話合い決定しています。
-
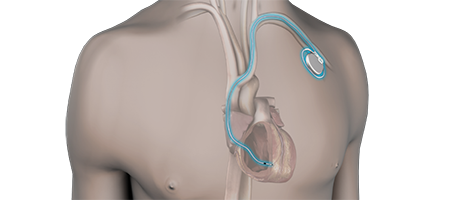 従来のペースメーカ留置のイメージ(鎖骨の下を切開し、そこからリードを2本心臓まで挿入し、本体とリードを繋いだ後に、皮膚の下に植え込みます)
従来のペースメーカ留置のイメージ(鎖骨の下を切開し、そこからリードを2本心臓まで挿入し、本体とリードを繋いだ後に、皮膚の下に植え込みます)
-
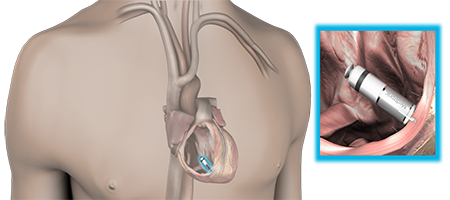 リードレスペースメーカ留置のイメージ(足の付け根から小型のペースメーカを心臓まで挿入し心臓の中に置いてきます)
リードレスペースメーカ留置のイメージ(足の付け根から小型のペースメーカを心臓まで挿入し心臓の中に置いてきます)
-
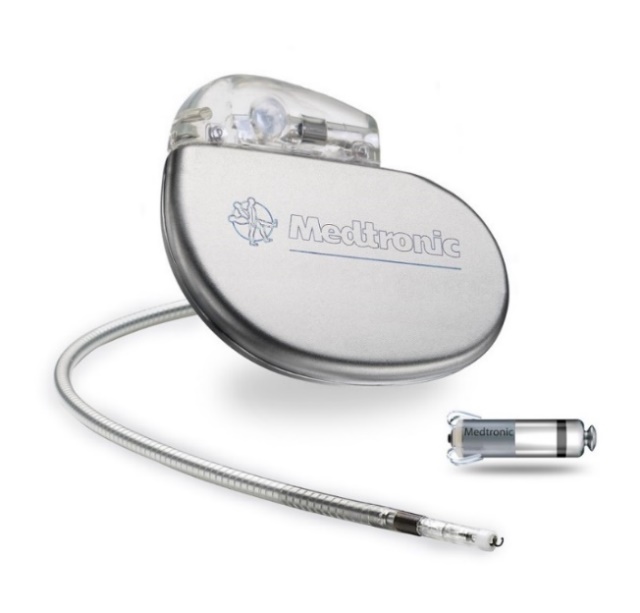 従来のペースメーカとリードレスペースメーカのサイズ比較
従来のペースメーカとリードレスペースメーカのサイズ比較
(画像提供:メドトロニック社)
リードレスペースメーカ治療のアニメーション動画(提供:メドトロニック社)
静脈のカテーテル治療
深部静脈血栓症(DVT)という病気があります。これは静脈という全身から心臓に戻ってくる血管に血栓ができ閉塞することにより、下肢の浮腫、発赤、疼痛といった症状が出現し、人によってはその血栓が肺動脈に飛び肺塞栓症という命にかかわる病気につながることもあります。通常は抗凝固薬という血栓を徐々に溶かす内服薬を服用しますが、完全に閉塞した血管の中には薬剤が到達しにくく、症状の改善には数か月を要す場合が多く、これにより血栓後後遺症という、下肢の浮腫、だるさ、ひどい場合には皮膚の潰瘍などの後遺症を残すことがあります。当院ではカテーテル血栓溶解療法(CDT)と呼ばれる、血栓の中に細いカテーテルを留置し血栓溶解剤を直接血栓に向け噴射する治療を以前から積極的に行っております。これにより多くの場合は血栓の早期の溶解が得られ、自覚症状が大幅に早く改善し、血栓後後遺症を減らすことができます。深部静脈血栓症(DVT)の方全員が適応となるわけではなく、症状が強い場合に限定される治療です。
 血栓内に留置し、多方向に血栓溶解剤を直接噴射し血栓を溶かすことができる血栓溶解用カテーテル
血栓内に留置し、多方向に血栓溶解剤を直接噴射し血栓を溶かすことができる血栓溶解用カテーテル
(画像提供:メリットメディカル社)
救急科と密接に連携した救急対応
原則として入院ベッド満床時以外は救急車の受け入れを拒否せず、急性心筋梗塞など緊急治療が必要の際には24時間、365日、いつでも緊急カテーテル治療が可能なよう準備しています。また水戸市と提携を結びドクターカー、ドクターヘリを運用しており、消防本部からの出動要請にて当院の救急科医師及び看護師が添乗して救急現場に出向き、病院到着前の病状悪化に対応できるよう、プレホスピタル治療(病院搬送前の治療)にも力を入れています。心臓血管疾患の患者さんにおいては、病院搬送前、搬送後、いずれも救急科と循環器科と心臓血管外科で密接な連携を組み治療にあたっています。
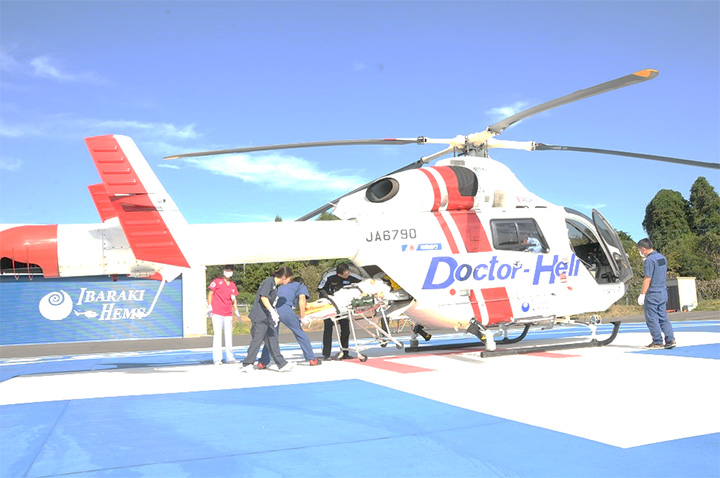 当院で運用しているドクターヘリと
当院で運用しているドクターヘリと
ドクターカー

 ERナース、フライトナース、救命士など
ERナース、フライトナース、救命士など
からなる当院のER(救急外来)スタッフ
専門医資格
当院では以下の如く、各学会の専門医資格を持った医師が常勤しています。
- 日本循環器科学会認定 循環器専門医
- 日本心血管インターベンション治療学会 心血管カテーテル治療 名誉専門医/専門医/認定医
- 日本不整脈神殿学会認定 不整脈専門医
- 日本脈管学会認定 脈管専門医
- 日本ステントグラフト実施基準管理委員会 腹部大動脈瘤ステントグラフト指導医
- 日本ステントグラフト実施基準管理委員会 胸部大動脈瘤ステントグラフト指導医
循環器科スペシャリストを志す医師のための研修システム
当院は循環器疾患のスペシャリストを志す若い医師の指導体制を整えており、以下の施設認定を有しています。
- 日本循環器学会専門医研修施設
- 日本心血管インターベンション学会認定研修施設
- 日本不整脈学会関連施設
- 経カテーテル的大動脈弁置換術実施施設
- 経皮的僧帽弁接合不全修復システム(マイトラクリップ治療)実施施設
- インペラ補助循環用ポンプカテーテル実施施設
- 胸部大動脈瘤ステントグラフト実施施設、腹部大動脈瘤ステントグラフト実施施設
- 日本救急医学会認定施設
- 厚生労働省臨床研修指定病院
循環器内科で治療する疾患
| 虚血性心疾患 |
心筋梗塞、狭心症 |
| 心不全 |
急性・慢性心不全 |
| 不整脈 |
頻脈性不整脈
心房細動、心房粗動、発作性上室性頻拍、WPW症候群、心室性期外収縮、心室頻拍、心室細動、ブルガダ症候群
|
| 弁膜症 |
大動脈弁狭窄症、大動脈弁閉鎖不全症(逆流症)、僧帽弁閉鎖不全症(逆流症)、僧帽弁狭窄症、僧帽弁逸脱症、三尖弁閉鎖不全症 |
| 血管疾患 |
大動脈解離、大動脈瘤、慢性閉塞性動脈硬化症、重症虚血肢、深部静脈血栓症、中心静脈閉塞症 |
| 心筋疾患 |
肥大型心筋症、拡張型心筋症、その他の心筋症 |
| その他 |
先天性心疾患、心膜炎、心筋炎、心臓腫瘍など
|
診療実績(令和6年度)
疾患別入院患者数
| 症例 |
症例数 |
| 虚血性心疾患 |
|
| 急性心筋梗塞 |
128 |
| 陳旧性心筋梗塞 |
24 |
| 狭心症(不安定、疑い例も含む) |
151 |
| 虚血性心筋症 |
17 |
| 不整脈 |
562 |
| 心不全 |
199 |
| 弁膜症 |
112 |
| 心筋症 |
11 |
| たこつぼ型心筋梗塞症 |
5 |
| 先天性心疾患 |
1 |
| 心膜疾患 |
8 |
| 大動脈疾患、末梢動脈疾患 |
109 |
| 静脈疾患 |
2 |
| 肺塞栓症 |
15 |
| 炎症性心疾患 |
8 |
| その他の疾患(肺炎など) |
139 |
| 総計 |
1,491 |
カテーテル治療実績
| 治療法 |
待機的 |
緊急 |
計 |
| 冠動脈 |
142 |
123 |
265 |
| Stent植込み術 |
118 |
109 |
227 |
| POBA |
24 |
14 |
38 |
| Rotablator(再掲) |
7 |
2 |
8 |
| ELCA(再掲) |
1 |
1 |
2 |
| 不整脈 |
391 |
3 |
394 |
| ablation(再掲) |
373 |
3 |
376 |
| WATCHMAN(再掲) |
18 |
- |
18 |
| 弁膜症 |
75 |
6 |
81 |
| TAVR(再掲) |
44 |
- |
44 |
| PTAV(再掲) |
14 |
6 |
20 |
| PTMC(再掲) |
1 |
- |
1 |
| MitraClip(再掲) |
16 |
- |
16 |
| 末梢動脈 |
124 |
5 |
129 |
| EVT(再掲) |
124 |
5 |
129 |
デバイス治療実績
| 種類 |
新規 |
交換 |
総数 |
| ICD |
15 |
7 |
22 |
| CRT-D |
5 |
- |
5 |
| PM |
80 |
38 |
118 |
医師紹介
-
認定資格等
-
日本内科学会 認定内科医
-
日本循環器学会 循環器専門医
-
外国人臨床修練指導医
-
日本不整脈心電学会 不整脈専門医
経歴
- 1985
- 武蔵野赤十字病院 内科副部長就任
- 1987
- 土浦協同病院 内科科長就任
- 1991
- 横須賀共済病院 内科部長就任
- 1996
- 横須賀共済病院 循環器センター長併任
- 2004
- 筑波大学人間総合科学研究科 循環器内科 講師
- 2006
- 筑波大学人間総合科学研究科 循環器内科 教授
- 2019
- 水戸済生会総合病院 循環器内科 最高技術顧問
皆様初めまして、青沼和隆と申します。医師として仕事を始めてから40年以上、循環器病学の中でも特に不整脈と心不全を深く掘り下げ、多くの治療経験を積んで参りました。本年4月より当院で不整脈診療を開始しましたので、胸痛・動悸・胸苦しさ・息切れ・疲労感・だるさ等の循環器症状を自覚しておられる方、また自覚症状が無くても、検診やかかりつけ医から循環器内科受診を進められた方など、多くの患者様の力になれる様にと考えておりますので、何卒よろしくお願い致します。
-
院長補佐
診療部長
臨床研修センター長
血管内治療グループ長
循環器内科主任部長
千葉 義郎
認定資格等
-
日本内科学会 総合内科専門医
-
日本循環器学会 循環器専門医
-
日本心血管インターベンション治療学会(CVIT) 専門医
-
IVR学会 専門医
-
大動脈ステントグラフト(胸部・腹部) 指導医
-
日本不整脈心電学会 ICD/CRT専門医
-
日本脈管学会 脈管専門医
-
浅大動脈ステントグラフト 実施医
-
死体解剖資格
経歴
- 1996
- 湘南鎌倉総合病院 研修
千葉西総合病院 内科チーフレジデント
湘南鎌倉総合病院 内科チーフレジデント - 2005
- 水戸済生会総合病院 循環器内科 部長
- 2008
- 同血管内治療グループ グループ長兼任
- 2016
- 同臨床研修センター センター長兼任
- 2022
- 循環器内科 主任部長
循環器領域に限らず、IVR全般を担当しています。カテーテル治療で対応可能な領域は幅広くあるので、一度ご相談ください。
-
認定資格等
-
日本経カテーテル心臓弁治療学会 TAVR指導医
-
リードレスペースメーカ 実施医
経歴
- 2001
- 東京女子医科大学病院 日本心臓血圧研究所内科
- 2004
- 済生会熊本病院 循環器内科
- 2008
- 東京女子医科大学病院 循環器内科 助教
- 2014
- 水戸済生会総合病院 循環器内科 部長
- 2016
- 手稲渓仁会病院 循環器内科 主任医長
- 2017
- 水戸済生会総合病院 循環器内科 部長
心臓・血管カテーテル治療を専門としています。
狭心症や心筋梗塞などに対する冠動脈形成術を中心に治療を行っています。その他、経カテーテル大動脈弁置換術、経カテーテル僧帽弁形成術(マイトラクリップ治療)、経皮的心筋中隔焼灼術、経皮的僧帽弁交連切開術などの構造的心疾患のカテーテル治療、また下肢動脈のカテーテル治療、大動脈ステントグラフト内挿術、頸動脈/腎動脈ステント留置術、静脈系インターベンションなどの血管疾患のカテーテル治療にも従事しています。また不整脈疾患においてはデバイス治療(通常ペースメーカ/リードレスペースメーカ/ICD等の植え込み術)を行っています。
千差万別な患者さんの病状やニーズに対して、一人一人に最適かつ丁寧なテーラーメイド治療が提供できるように努めています。
治療が困難とされた冠動脈の複雑病変(慢性完全閉塞病変、高度石灰化病変など)にも対応しますので是非一度ご相談ください。
-
認定資格等
-
日本内科学会 総合内科専門医
-
日本循環器学会 循環器専門医
-
日本心エコー図学会 SHD心エコー図認証医
-
日本心臓病学会
-
日本超音波医学会
経歴
- 2006
- 自治医科大学附属病院
- 2008
- 茨城県立中央病院
- 2012
- 筑波大学附属病院
- 2013
- ひたちなか総合病院
- 2014
- 霞ヶ浦医療センター
- 2015
- 水戸済生会総合病院
循環器疾患を中心に、微力ながら地域の皆様に寄り添う医療を心掛け診療をしております。宜しくお願い致します。
-
認定資格等
-
日本内科学会認定 総合内科専門医
-
日本循環器学会 循環器専門医
-
日本不整脈心電学会 不整脈専門医
-
ICD/CRT 認定医
-
リードレスペースメーカ 実施医
経歴
- 2006
- 筑波大学
- 2009
- ひたちなか総合病院
- 2012
- 横浜市立みなと赤十字病院
- 2014
- 小山記念病院
- 2015
- 筑波大学附属病院
- 2016
- 日立製作所日立総合病院
- 2020
- 水戸済生会総合病院
2020年4月から赴任しました長谷川智明と申します。
心不全や虚血性心筋症などの循環器疾患全般の診療を行っていますが、その中でも不整脈治療を専門に行っています。微力ながら、地域の皆様の健康に携われるよう精進して参ります。何卒よろしくお願いいたします。
-
認定資格等
-
日本内科学会 総合内科専門医
-
日本循環器学会 循環器専門医
-
日本心血管インターベンション治療学会(CVIT) 専門医
-
日本IVR学会 専門医
-
日本不整脈心電学会 不整脈専門医
-
ICD/CRT認定医
-
リードレスペースメーカ 実施医
-
周術期経食道心エコー(JB-POT) 認定医
-
日本脈管学会 脈管専門医
-
大動脈ステントグラフト(腹部) 実施医
-
浅大腿動脈ステントグラフト 実施医
-
日本医師会 認定産業医
-
日本心臓リハビリテーション学会 心臓リハビリテーション指導士
経歴
- 2008
- 水戸総合病院(現ひたちなか総合病院) 研修医
- 2010
- 水戸ブレインハートセンター 循環器内科
- 2012
- ひたちなか総合病院 循環器内科
- 2014
- 水戸済生会総合病院 循環器内科
医師になってから循環器内科として茨城県央地域での医療に携わらさせて頂きました。
専門分野は虚血性心臓病としており、心臓カテーテル検査・治療に加えて末梢血管(下肢など)への治療を行っておりますが、ペースメーカ植込み(植込み型除細動器や心臓再同期療法)やリードレスペースメーカ治療も行っております。また、最近では心臓疾患の患者様の心臓リハビリテーションにもリハビリの先生と関わらせてもらっています。
専門性を持ちつつも、可能な限り地域に密着し、かつ検査・治療を完結できる医療を提供出来るようにと考えております。検査、治療はもちろんのことではありますが、外来診療を含めて患者様にとって最善と思う医療を提供できるように心がけております。よろしくお願い致します。
-
認定資格等
-
日本救急医学会 救急科専門医
-
日本集中治療医学会 集中治療科専門医
-
JATECインストラクター
-
MCLSインストラクター
-
ICLSコースディレクター・認定ワークショップディレクター
-
日本DMAT隊員・ロジスティックチーム隊員
-
認定資格等
-
日本内科学会 認定内科医
-
日本循環器学会 循環器専門医
-
日本心血管インターベンション治療学会(CVIT) 認定医
-
日本経カテーテル心臓弁治療学会 TAVR指導医
-
周術期経食道心エコー(JB-POT) 認定医
-
リードレスペースメーカ 実施医
経歴
- 2015
- 筑波大学附属病院 初期研修
- 2017
- 水戸済生会総合病院 循環器内科
循環器一般外来・救急対応・カテーテル治療を含めた入院加療など全般の診療を行っています。より良い診療ができるよう努力してまいります。よろしくお願いします。
-
認定資格等
-
日本内科学会 内科医専門医
-
リードレスペースメーカ 実施医
経歴
- 2016
- 水戸済生会総合病院 初期研修
- 2018
- 水戸済生会総合病院 循環器内科
心から信頼いただける循環器内科医を目指しています。何卒よろしくお願いします。
-
認定資格等
-
リードレスペースメーカ実施医
-
周術期経食道心エコー(JB-POT)認定医
-
-
-
-
-
-
認定資格等
-
日本内科学会 認定内科医
-
日本循環器学会 循環器専門医
-
日本不整脈心電学会 不整脈専門医
-
日本総合健診医学会・日本人間ドック学会 人間ドック健診専門医
-
ICD/CRT認定医
経歴
- 1978
- 新潟市民病院 内科研修
- 1979
- 新潟県厚生連中央総合病院 内科
- 1980
- 新潟大学 第一内科
- 1986
- 日本心臓血管研究振興会附属榊原記念病院
- 1989
- 水戸済生会総合病院 循環器科 部長
- 2001
- 水戸済生会総合病院 副院長
- 2009
- 水戸済生会総合病院 院長
- 2019
- 水戸済生会総合病院 循環器内科顧問
平成31年3月までの30年間、当院で循環器内科医として循環器疾患の地域内で完結した治療を目指して日夜診療に励んでまいりました。4月以降、私はこれまでの循環器内科医としての経験を生かし健診センタ―で健診業務(人間ドック)も行い成人病(動脈硬化性疾患やがんなど)の予防にも取り組んでいます。地域の皆さんにはご自分の健康状態に関心を持っていただき、当健診センタ―をご利用いただければと思っております。
今月の外来担当医表
医師の都合等により急な変更が生じる場合がございます。あらかじめご了承ください。
手術・学会出席等のため休診・変更となる場合があることを予めご了承ください
初診
-
7番

-
7番

初診
-
7番

初診
-
15番

-
15番

再診
-
12番

-
3番
-
11番

-
14番
 樋口基明第1・3・5
樋口基明第1・3・5 市川竣一第2・4
市川竣一第2・4 村田実第1・3
村田実第1・3 青沼和隆第1・3 午後のみ
青沼和隆第1・3 午後のみ 千葉義郎
千葉義郎 曾澤第1・2・4
曾澤第1・2・4 福本巴亜人第1・3・5
福本巴亜人第1・3・5 山田和志第2・4
山田和志第2・4 滝本医師第3のみ
滝本医師第3のみ 千葉義郎
千葉義郎 清瀬敬太第1・3・5
清瀬敬太第1・3・5 成田真実第2・4
成田真実第2・4 藤沼俊介
藤沼俊介 青沼和隆不整脈外来
青沼和隆不整脈外来 藤沼俊介
藤沼俊介 池知大輔第1・2・4・5のみ
池知大輔第1・2・4・5のみ 石橋真由第1・3・5
石橋真由第1・3・5 青沼和隆不整脈外来
青沼和隆不整脈外来 川松ACHD外来
川松ACHD外来 青沼和隆第1・3・5のみ 不整脈外来
青沼和隆第1・3・5のみ 不整脈外来